- СТОПА
- СТОПА (pes), дистальный отдел нижней конечности. Функционально С. представляет со^ бой орган, работающий как опорный и рессорный аппарат при различных положениях и движениях тела, напр. при схоянии, ходьбе, беге,. прыжке.—Р а з в и т и е. Лопастеобразные зачатки, в виде к-рых закладываются нижние конечности, по своему последующему развитию-соответствуют гл. обр. С. Расчленение этих зачатков на три основных отдела — бедро, голень, стопу—и начальное формирование стопы происходит на 2-м месяце эмбрионального разт-вития. В начале 3-го месяца пальцы С. имеют-вид бугорков. При закладке подошвенная поверхность С. обращена к туловищу. Общий характер процесса формирования С. связан с ее постепенным пронированием (исключение составляют пяточная и таранная кости). Этот же процесс пронирования продолжается и после рождения и может в случаях более резко выраженного течения привести к появлению уплощения С. или даже к плоскостопию (см.).-^ Скелет С. проходит в своем развитии перепончатый, хрящевой и костный стадии. Большинство костей предплюсны имеет одну точку око- стенения. Раньше других костей предплюсны начинает окостеневать пяточная кость, именно на 6-м месяце утробной жизни, несколько позднее—-таранная. Окостенение кубовидной кости наступает ко времени рождения, III клиновидной—на 1—2-м году жизни, I и II клиновидной—на 2—4-м году, а ладьеобразной—на 5-м году жизни. Ядра окостенения в диафизах плюсневых костей появляются на 8—10-й неделе утробной жизни, т. е. раньше, чем в других отделах С. Сроки синостозирования (окостенения эпифизарных хрящей) плюсневых костей С. и ее фаланг видны из след, таблицы: Хрящи У мужчин У женщин Phalanx I........ 18—22 г. 17—22 » 16—20 »> 16—18 » 15—20 г. 15—18 » 14—17 » 13—16 » Т. о. у женщин С. окончательно формируется на 2—3 года раньше, чем у мужчин, но возможна разница и в 4—5 лет. К этому нужно добавить, что сесамовидные косточки стопы у девочек появляются в возрасте 8—10 лет, а у мальчиков-^11—13 лет (Hasselwander). Скелет С. новорожденного по большей своей части •состоит из хряща. Он ясно несет на себе следы утробного положения плода. Можно отметить нек-рые особенности С. новорожденного, связанные с видом предлежания плода. При ягодичном предлежании С. обычно находится в более разогнутом положении и сильнее прижата к голени своей тыльной поверхностью, чем при головном. Если у новорожденного С. поставить в положение «подошвенного» сгибания, то ее продольная ось становится приблизительно под прямым углом к продольной оси голени. Наоборот, при «тыльном» разгибании дорсальная поверхность С. и передняя поверхность голени почти соприкасаются. Если же у новорожденного произвести разгибание в коленном ■суставе, то конец С. опустится в силу «пассивной недостаточности» (недостаточной длины) мышц (mm. gastrocnemii lat. et med.). По .этой причине маленькие дети, начинающие стоять прямо, обычно предпочитают становиться на переднюю часть С, т. е. с легким ее «подошвенным» сгибанием. Вместе с этим в противоположность взрослому у ребенка, и особенно у новорожденного, движение в голонностопном суставе возможно больше в тыльную сторону и меньше в подошвенную. •— Сводчатую форму С. новорожденного всегда можно установить (Spi-tzy), но жировой слой на подошве сглаживает эту сводчатость, и С. кажется плоской. Форма С. ребенка изменяется постепенно. Сильным фактором, влияющим на ее формирование, является нагрузка на С. при обучении ребенка стоять и ходить. При ходьбе у маленьких детей наступание производится не только пяткой, но и лятеральным краем С, что связано с супинаторным положением С. Этим же, а также и стремлением иметь ббльшую площадь опоры в известной мере обусловливается обычно наблюдающееся у детей, начинающих ходить, несколько расставленное положение ног. Анатомия. Подобно кисти в состав скелета стопы входят три отдела: 1) предплюсна (tarsus), 2) плюсна (metatarsus) и 3) пальцы (digiti), состоящие из фаланг (phalanges). В состав tarsus входят следующие кости: 1) таранная кость (talus), имеющая тело (corpus), головку (caput), шейку (collum), блок (troch-lea) и суставные поверхности для сочленения с костями голени, а также с пяточной и ладьеобразной костями. На нижней стороне tali идет глубокая борозда (sulcus tali). 2) Пяточная кость (calcaneus) имеет тело, бугор (tuber), суставные поверхности для сочленения с таранной и кубовидной костями и sustentacu-lum tali—отросток, поддерживающий таранную кость. 3) Кубовидная кость (os cuboideum) имеет на подошвенной стороне sulcus m. pe-ronaei longi, сзади которой лежит бугристость (tuberositas ossis cuboidei). На передней и задней сторонах кубовидная кость имеет суставные поверхности для сочленения с IV и V плюсневыми и пяточной костями. 4) Ладьевидная кость (os naviculare s. centrale pedis) сочленяется сзади с таранной костью, а спереди с тремя клиновидными костями. У медиального края ладьевидной, кости имеется бугристость (tuberositas ossis navicularis). 5) Клиновидные кости I, II, III (ossa cuneiformia primum, secundum, tertium). — Metatarsus состоит из пятитруб-чатых костей, из к-рых os metatar-sale primum толще и короче остальных, a os metatar-sale secundum наиболее длинна по
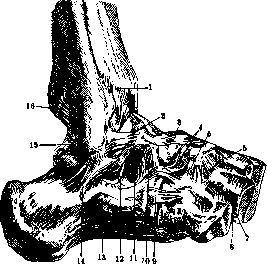
Рисунок 1. Суставы правой стопы. Вид с'лятеральной стороны: 1 — lig. malleoli lateralis ant.; 2 — lig. talo-fibulare ant.; 3—lig. talo-naviculare (dorsale); 4—pars calcaneo-euboidea и pars calcaneo-navicula-ris llgamenti bilurcati; 6—lig. cuboideo-naviculare; fi—lig. naviculari-cuneiformia dorsalla; 7—lig. eu-neo-cuboideum dorsale; «—lig. cuneo-cuboideum in-terosseum; 9—lig. calcaneo-cuboideum dorsale; 10— lig. talo-calcaneum laterale; 11—lig. talo-calcancum interosseuni; in—lig. talo-calcaneum ant.; 13—reti-naculum mm. peronaeorum inferius; 14—lig. calca-neo-libulare; 16—lig. talo-fibulare post.; 16—lig. malleoli lateralis post.
сравнению с прочими плюсневыми костями. Os metatarsale quintum имеет большую бугристость (tuberositas ossis metatarsalis quinti). Головки плюсневых костей сдавлены с боков, имеют суставные поверхности для сочленения с основными фалангами. Фаланги пальцев С. (phalanges digitorum pedis) у большого пальца (hallux) имеются в количестве двух, основной и ногтевой, у остальных же их три. Нередко средняя и ногтевая фаланги V пальца срастаются между собой. Постоянные сесамовидные кости С. находятся на подошвенной стороне плюсне-фалангового сустава большого пальца, непостоянные же встречаются на подошвенной стороне межфалангового сустава большого пальца и на той же стороне плюсне- фаланговых суставов II и V пальца (окостенение непостоянных сесамовидных косточек у женщин наступает в 15, у мужчин в 20 лет).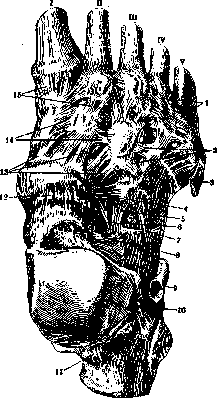
Рисунок 2. Суставы правой стопы. Тыльная сторона: 1—lig. basium (ossium metatarsalium) dorsalia; 2— lig. cuneo-cuboideum dorsale; 3—tendo m. pero-naei brevis (отрезано); 4—lig. cuboideo-naviculare dorsale; 5—pars calcaneo-cuboidea lig. bifurcati; 6—pars calcaneo-navicularis, lig. bifurcati; 7—lig. calcaneo-cuboideum dorsale; 8—lig. talo-calcaneum laterale; 9—retinaculum mm. peronaeorum inferius; 10—lig. calcaneo-fibulare (отрезана); 11—lig. talo-calcaneum post.; 12—lig. talo-naviculare dorsale; 13—lig. naviculari-euneiformia dorsalia; H—lig. intercuneiformia dorsalia; is—lig. tarso-metatarsea dorsalia.
Пфицнер (Pfitzner) описал еще os peronaeum, сесамовидную косточку в сухожилии m. ре-ronaei longi. Все кости С. соединены между собою сочленениями (рис. 1—3), к-рые можно разбить на пять групп: 1) го лет юстопный сустав (см.) (articulatio talo-cruralis), 2) суставы между костями предплюсны (art. intertarseae), 3) суставы предплюсне-плюсневые (art. tar-so-metatarseae), 4) суставы плюсне-фаланговые (art. metatarso-phalangeae) и 5) суставы межфа-ланговые (art. interphalangeae). К art. intertarseae относятся несколько суставов, а именно: 1) art. talo-calcanea, 2) art. talo-calcaneo-navi-cularis, 3) art. calcaneo-cuboidea, 4) art. cimeo-cuboideo-navicularis. Практически суставы между таранной и ладьеобразной костями с одной стороны и между пяточной и кубовидной с другой объединяют в особый сустав, именуемый art. tarsi transversa, s. Choparti. Форма суставов С. разнообразна: art. talo-calcanea имеет цилиндрическую форму, art. talo-naviculare— шаровидную, art. calcaneo-cuboidea — плоско-седловидную, остальные суставы—плоские. Из многочисленных связок, принимающих участие в укреплении суставов предплюсны, следует упомянуть о lig. talo-calcaneum interosseum, выполняющей так наз. sinus tarsi, о lig. plantare longum, идущей от нижней поверхности пяточной кости кпереди до кубовидной кости и основания II—V плюсневых костей, а также lig. calcaneo-cuboideum plantare. В укреплении Шопарова сустава принимает участие lig. bifurcatum, соединяющая пяточную кость с ладьевидной и кубовидной. Кроме связок, расположенных между костями плюсны как с ее тыльной, так и подошвенной стороны, между клиновидными костями располагаются также межкостные связки. Суставы между костями предплюсны и плюсны объединяются под названием art. Lisfranci. Они имеют плоскую форму. Плюсне-фаланговые и межфаланговые суставы по форме и по устройству связочного аппарата похожи на соответствующие суставы кисти. Первые по форме шаровидны, вторые—• блоковидны.—Механизмы стопы, оси вращения ее отдельных суставов и подвижность в них, строение сводов С.—см. Нога. В укреплении С. и в ее движениях принимают участие мышцы (рис. 4—7), идущие на С. с голени (см. Голень), а также мышцы собственно С. Сгибание производят: m. tibialis post., m. flex, digit, long., m. flex, halluc. long., m. triceps surae, m. peronaeus long, и brevis. Разгибание: т. tibialis ant., m. extens. halluc. long., m. extens. digit, long., m. peronaeus tertius (непостоянная мышца). В приведении С. принимают наибольшее участие m. tibialis ant. и т. tibial. post., которые, работая совместно, приводят С. по закону параллелограмма сил. Кроме того в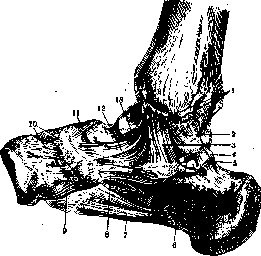
Рисунок 3. Суставы правой стопы. Вид с медиальной стороны: J—lig. deltoideum; 2—lig. talo-tibiale post.; 3—lig. calcaneo-tibiale; ^—lig. talo-calcaneum post.; 5~-петля, удерживающая'сухожилие m. Пехот hallucis longus в sulcus m. flexoris hallucis longi; 6—lig. talo-calcaneum mediale; 7—lig. plantare longum; »—lig. calcaneo-naviculare plantare; 9— lig. naviculari-eurreiforme plantare; 10—lig. naviculari-cuneiformia dorsalia; 11—lig. talo-naviculare (dorsale); 12—lig. tibio-naviculare; 13—lig. talo-tibiale ant.
этом движении принимают некоторое участие длинные сгибатели пальцев и отчасти m. triceps surae (Biesalski). Отведение стопы происходит при совместной работе длинных разгибателей пальцев и малоберцовых мышц. Про-нируют С. гл. обр. малоберцовые мышцы и отчасти длинный сгибатель большого пальца и задняя большеберцовая мышца, а супиниру- ют—передняя большебёрцовая мышца и длинный разгибатель большого пальца (рис. 8). Попеременное сокращение всех названных мышц— разгибающих, приводящих, сгибающих и отводящих—в указанном или в обратном поряд-й ке производит циркум- дукцию С. Мышцы собственно С. расположены на ее тыльной, раз-гибательной и на подошвенной, сгибатель-ной стороне, причем, как и на кисти, последняя группа мышц d развита значительно сильнее, чем первая. На тыле С. кроме сухожилий вышеназванных длинных мышц голени располагаются короткие разгибатели пальцев, а именно т. extensor hallucis bre-Рисунок 4. Схема участия мышц vis и m. extensor digi-при движении стопы: 1— torum brevis. На по-направление тяги m. tibia- „„.„„„ -wn-nrv™™a ™htttt lis post.,- г—т. flexor digit. Дошве короткие мыш-longus; з—m. flexor hallu-ЦЫ С. группируются cis longus; t—m. triceps на стороне большого surae; S—m. peronaeus Ion- га1.„1Я (т nhrlnctnr gus; 6-m. peronaeusbrevis;%Lnd,JI°4a Vm- SDClUCtOr, 7—m. extensor digit, ion- m. flexor hallucis bre-gus; «—m. extensor hallucis vis и m. adductor) и на longus; a—m. tibialis ant.;:.рТОпоттрмяттпгп ттяттктта а—дорсальное; 6—плантар- стороне малого пальца ное; с—литеральное; d— (ГЛ. abductor, m. flexor медиальное направление. »digiti quinti brevis И Тонким пунктиром показа-»™ огтопепч1 Чти ttrp на траектория носка стопы ш- oppoueubj. оти две приеециркумдукции.Пуя- труппы составляют ктлрные линии под паль- возвышения (eminen-^ра^ТавеИр\ТТТлНеЫв1 «a P^ntaris med. и внизу, соответствуют жир- lat.), между которыми ным прерывистым линиям располагается средняя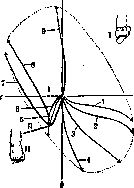
I и II. (Из Braus'a.)
группа мышц, обра- зующая eminentia plantaris media. В состав этой группы входят: m. flexor digitorum brevis, т. quadratus plantae, mm. lumbricales в количестве четырех и mm. interossei pedis plan-tares (3)и dorsales (4).Подробности, касающиеся названных мышц, см. в статье Мышцы человека. Фасция голени, переходя на С, образует целый ряд утолщений, как-то: lig. laciniatum, retinaculum peronaeorum, lig. transversum, lig. cruciatum (см. также Голень). Fascia dorsalis pedis покрывает сухожилия длинных разгибателей, крепко прирастая по краям С. к костям, и по направлению к пальцам становится тоньше. Вторая фасция тыла С, fascia interos-sea dorsalis pedis, проходит между разгибателями и межкостными мышцами, переходя в надкостницу дорсальной стороны костей плюсны. На подошвенной стороне стопы находится, сильно развитой aponeurosis plantaris, который тянется от tuber calcanei кпереди, распадаясь на пучки соответственно пяти пальцам. Боковые отделы этого апоневроза, покрывающие eminentia plantaris medialis et lateralis, развиты значительно слабее, чем средняя его часть. Отходящие от этого апоневроза перегородки идут между средним и боковыми возвышениями подошвы и переходят в fascia in-terossea plantaris, покрывающую снизу межкостные мышцы. Все эти фасции принимают участие в образовании трех соединительнотканных влагалищ, в которых располагаются три основных группы мышц подошвы.—Синовиальные Влагалища сухожилий мышц, идущих на стопе, располагаются 1) спереди под lig. cruciatum для разгибателей, 2) снутри под lig. laciniatum для глубоких сгибателей и 3) снаружи под retinaculum peronaeorum для малоберцовых мышц. К первой группе относятся самостоятельные синовиальные влагалища 1) m. tibialis ant., 2) т. extens. hallucis longi и 3) т. extens. digitorum longi. Ко второй группе принадлежат самостоятельные влагалища сухожилий 1) m. tibial. post., 2) т. flexoris digit. long, и 3) т. flex. hall, longi. Нередки сообщения между синовиальньши влагалищами двух последних мышц. Под retinaculum peronaeorum находится vagina tendinum mm. peronaeorum communis для сухожилий обеих малоберцовых мышц. Кроме того на подошве находится особое влагалище по ходу сухожилия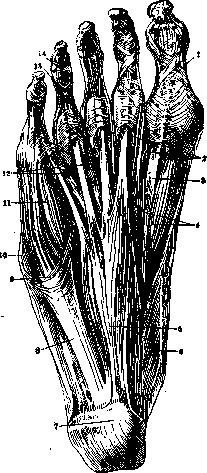
Рисунок 5. Мышцы правой подошвы: 1—lig. vaginale; 2—иожки aponeurosis plantaris к lig. vaginalia; 3—tendom. flexoris hallucis longi; 4—m. flexor hallucis brevis; 5—m. flexor digitorum brevis; в—m. abductor hallucis; 7—tuber calcanei; 8—m. abductor digiti V; 9—укрепляющий пучок aponeurosis plantaris; 10—tuberositas oss. metatarsalis V; 11—m. flexor digiti V brevis; 12—mm. lumbricales; 13— lig. cruciatum; li—lig. amralare.
длинной малоберцовой мышцы (vagina plantaris tendinis m. peronaei longi).—В области подошвенной стороны пальцев располагаются костио-фиброзные каналы,в образовании к-рых принимают участие фаланги пальцев и утолщенная фасция. Эти каналы выстланы синовиальной 8»$ оболочкой, образуя vaginae tendinum digitales pedis. С синовиальными влагалищами, находящимися под lig. laciniatum, эти каналы не сообщаются. Сравнит, характеристику стопы и кисти см. Конечности.—К о ж а подошвы груба, толста, не имеет волос. От подошвенного апоневроза к ней идут короткие, но плотные фиброзные тяжи, между которыми образуются ячейки, содержащие жировые дольки. При разрезе эти дольки выступают 'в виде крупных жировых зерен. Места наибольшей чувствительности кожи подошвы находятся на выступающих подушечках (toruli tactiles), степень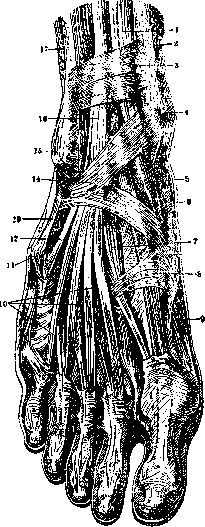
Рисунок 6. Мышцы тыла правой стопы: 1—га. tibialis ant.:^2—tibia; 3—lig. transversum cruris; 4—mallco-lusmedialis; s—m. extensor hallucis longus; 6—cutis; 7—m. extensor hallucis brevis; «—укрепляющий пучок; 9—m. abductor hallucis; 10—m. extensor digit, brevis; 11—tuberositas ossis metatarsalis V; 12—m. peronaeus tertius; 13—m. peronaeus brevis; 14—lig. cruciatum cruris; IS—malleolus lat.; 16— m. extensor;digit.,longus; 17—m.gperonaeus longus.
выраженности которых с[]возрастом,уменьшается. Расположение кожиых складок подошвы очень разнообразно. См. также Кошса, Потоотделение, Потертость. Кровоснабжение С. происходит из ветвей a. dorsalis pedis, являющейся продол- жением a..tibialis ant., и ветвей аа. plantares med. и lat., представляющих собой конечные ветви a. tibialis post. (см. табл. артерий в статье Кровеносные сосуды; в той же таблице—см. аа. tarsea medialis, lateralis, arcuata, ramus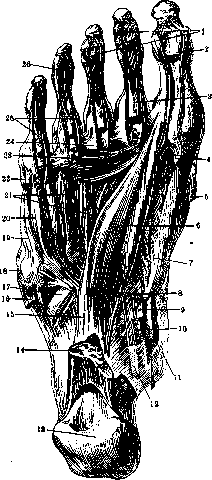
Рисунок 7. Мышцы правой подошвы: 1—tendines m. flexoris digitorum longi (отрезаны); 2—tendo m. flexoris hallucis longi (перерезано);-3—chiasma tendinum; 4—ножки aponeurosis plantaris к lig. vagi-nalia; r,—m. abductor hallucis (отрезан); в—га. adductor hallucis (caput obliquum); 7—m. flexor hallucis brevis; «—ножка к m. flexor digit. longus; 9—tendo m. flexoris hallucis longi; 10—tendo m. flexoris digitorum longi; 11—начало m. abductor hallucis; 12—глубокий слой ligamentum laciniatum; IK—tuber calcanei; 14—m. quadratus plantae (отрезан); 15—lig. plantare longum; 16—m. abductor digiti V (отрезан); 17—tendo m. peronaei longi; IS—tuberositas oss. metatarsalis V; 19—m. oppo-nens digiti V; 20—m. flexor digiti i V brevis; 21— mm. interossei; 22—m.abductor digiti V (отрезан); 23—m. adductor hallucis (caput transversum); 24— lig. capitulorum transversum; 25—tendines m. flexoris digit, brevis; 26—tendines m. flexoris digit. longi.
perforans, metatarsea dorsalis, plantaris, digitalis pedis dorsalis, plantaris). Поверхностными венами С. являются v. saphena magna, идущая по внутреннему краю стопы, и v. saphena ■parva, идущая по ее наружному краю. Между ■этими венами на тыле С. находится анастомоз в виде arcus venosus dorsalis pedis (см. Кровеносные сосуды, табл. вен, в частности vv. me-tatarseae dorsales pedis, v. metatarsea dorsalis prima, quarta, vv. metatarseae plantares). Глу- бокие вены сопровождают артерии. Лимфатические сосуды С. см. Лимфатическая система.— Стопа иннервируется конечными ветвями наиболее длинных нервов поясничного и крестцового сплетений. В иннервации тыла С. принимают участие п. saphenus (сну-три),п. suralis (снаружи) и пп. рего-naeus profundus и superficialis (промежуточный участок). На подошвенной стороне стопы как кожа, так и мышцы иннервируются пп. plantaris med. и lat., являющихся конечными ветвями п. tibialis. См. Нервы человека и рисун-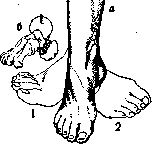
Рисунок 8. Движения стопы: а— схема показывает два крайних положения стопы: 1 — при ее пронации, соединенной с отведением; 2 — при супинации,
сопровождающейся приведе- ки В СТ. Нервы ЧВЛО-нием стопы. При среднем по- я „_ „ ramlfp ТягЫа. ложении стопа показана со- mtia>л 1<чииi»w»« гнутой; б—ось вращения, вокруг которой в aiticul. talo-cal-caneo-navicularis происходят пронация и супинация стопы. Головка таранной кости изображена дополненной до шара. Приведенная схема взята из Braus'a. Она демонстрирует то движение, к-рое немецкие авторы именуют «Maulschellen-bewegung des Fusses» («опле-ушное движение стопы»). dicus nervus. Методика измерений С. В наст, время Ю. П. Зыбиным сконструирован и широко применяется для измерений С. «универсальный стопо-мер», позволяющий определять положение каждой опознавательной точки стопы в трех ее проекциях. См. также Плоскостопие и Обувь. Относительно изменений формы стопы в связи с функцией—см. Нога. м. Иваницкиа. Патология. В основе пороков развития С. лежат процессы избыточного или недостаточного роста, распространяющиеся или на всю С. в целом или на отдельные ткани ее. Общий гигантизм встречается редко, чаще имеются изменения в периферическом отрезке нижней конечности. Если имеется гипертрофия мягких тканей, в частности жировой, диффузная или отграниченная, то такие пороки развития относятся к ложному гигантизму. При гигантизме С. часто наблюдается сочетание его с изменениями со стороны сосудистой системы с образованием naevi vasculosi и те-леангиектазией, а также с нарушениями иннервации, ведущими к образованию трофических язв. В дальнейшем в большинстве случаев в порочном отделе конечности отмечается непропорциональный рост в сторону его усиления. Одним из видов частичного гигантизма стопы является мегалодактилия, ограничивающаяся преимущественно чрезмерным ростом большого пальца, реже второго, причем гипертрофируется весь отрезок луча, т. е. metatarsus и фаланги. Нередко гигантизм стопы (макроподия) сочетается с полидактилией и синдактилией, хотя эти последние на стопе встречаются относительно реже, чем на верхней конечности. При частично задержанном эмбриональном развитии стопы наблюдается брахи-.микро-и эктодактилия. Лечение пороков развития стопы сводится к ампутации всей стопы или порочно развитого отдела ее, если имеются значительные нарушения статики. При ложном гигантизме стопы следует радикально удалять всю измененную ткань. К аномалиям развития костного скелета С. относится образование добавочных костей, т. н. tarsalia, присутствие которых вызывает нек-рые фнкц. нарушения, почему диагносцирование их имеет клин, значение. Наиболее часто, приблизительно в 10%, встречается os trigonum, расположенная между пяточной и таранной костями и являющаяся чрезмерно развитым ргос. posterior-tali. Присутствие os. trigoni может вести к ограничению плянтарной флексии стопы. Далее добавочные кости встречаются: на медиальной стороне С. у tuber os. navicu-laris—os tibiale externum, у кубовидной кости— os peronaoum у основания V metatarsus—т. н. os Vesalii, между основаниями IV и V metatarsus—os intermetatarsale. При наличии травмы добавочные косточки могут ввести в заблуждение врача, так как могут симулировать перелом. При диференциальной рентгенодиагностике добавочных костей необходимо сделать рентген, снимок другой стороны, причем следует обращать внимание на типичное положение, симметричность аномалии, резкое отграничение контуров и отсутствие соответствующего дефекта в кости, около к-рой расположена добавочная кость. С, являясь опорным пунктом тела, часто подвергается травматическим повреждениям, причем может иметь место как прямое, так и непрямое действие травмирующей силы. При последнем большую роль в момент травмы играет то или иное положение С. в смысле пронации, супинации и флексии при одновременной фиксации голенностопного сустава. Травматические повреждения проксимального отдела С, т. е. костей предплюсны, в большинстве случаев наблюдаются при непрямом действии силы, переломы плюсневых костей преимущественно происходят при воздействии прямого насилия. Диагностика повреждения костного скелета С. не всегда может быть поставлена на основании клин, картины и во многих случаях решается только рентгенологическими данными, причем как правило нужно иметь рентгенограммы в двух проекциях. Вывихи костей С. наблюдаются сравнительно редко, если исключить вывихи и подвывихи таранной кости в голенностопном сочленении, часто сочетающиеся с лодыжковыми переломами (см. Голенностопный сустав). Полный вывих talus с нарушением сочленений со всеми окружающими костями, так наз. двойной вывих по Мальгеню и Буайе, встречается чрезвычайно редко и возникает под действием грубой травмирующей силы, ведущей нередко к одновременному повреждению мягких тканей—разрыву мышц, сосудов и нервов. Меньшие повреждения имеются при т. н. luxatio pedis sub talo, где вывих происходит в таран-но-предплюсневом суставе в наиболее слабом месте сочленения таранной кости, причем головка таранной кости в момент вывиха упирается в тот или иной край ладьевидной кости. По направлению смещения головки различают 4 рода вывихов: кнутри, кнаружи, кзади и книзу и кпереди и в тыл. По американской статистике, обнимающей 178 ел., в 50% наблюдались медиальные вывихи. Очень близко стоящие по клин, картине к luxatio pedis sub talo, вывихи в Шопаровском сочленении встречаются еще реже и описаны в литературе как единичные наблюдения (Fuhr, Mtiller). Or первых они отличаются неизмененным положением пяточной кости по отношению к таранной кости. ывих С. в Лисфранковском сочленении может зггь частичным и полным. При первом имеет есто нарушение соединений отдельных плюсне-ых костей с одной из трех клиновидных или убовидной костью. Смещение может происхо-ять в тыльную, подошвенную, медиальную и ятеральную стороны. Чаще встречаются тыль-о-подошвенные вывихи. Из 58 ел., собранных [еиорманом (Lenormant), только в 19 ел. имел-а вывих кнаружи. Литеральные вывихи почти сегда сопровождаются одновременным переомом костей. При вывихах большого пальца бычно имеется дорсальное смещение основой фаланги.—Лечение вывихов С. сводится : возможно раннему вправлению с применением кстенсии по продольной оси и с непосредствен-:ым давлением на вывихнутую область. Однако 'вскровное вправление не всегда удается в ви-;у неудобства приложения экстенсионной сига и мощности связочного аппарата. Так, впра-шение вывихов в Лисфранковском сочленении сдается по данным Ленормана только в 1/3 ел. 1ри кровавом вправлении нередко приходит-;я прибегать к частичной резекции костей; в лучаях невправимых вывихов таранной кости сороший результат во многих случаях дает годная экстирпация ее. Значительно чаще вывихов встречаются пе-э е л о м ы отдельных костей С, причем первое «есто занимают переломы пяточной кости, которые по литературным данным (Ehret, Golebiew-ski) встречаются от 2,33% до 3,8% (по отношению ко всем травматич. случаям). Не всегда распознанные и неправильно леченные они могут вести к тяжелым нарушениям опорной функции С, с атрофией икроножных мышц и образованием pes valgus. Наиболее тяжелой формой является компресиопный перелом пяточной кости, так наз. fracture par ecrasement французских авторов, возникающий при падении на ноги в вертикальном положении. Направление линии перелома может быть поперечным, б. ч. проходящим через sinus tarsi, и продольным—-в горизонтальной плоскости, ближе к нижней поверхности пяточной кости. Клин, симптомы складываются из расширения пяточной области, вальгированного положения заднего отдела С, болезненности при давлении гл. обр. снизу и с боков, сравнительно свободной флексии и экстенсии, при резко болезненной супинации и пронации. При переломах пяточного бугра имеется обычно более или менее вертикальное направление линии перелома. По Гуссенбауеру (Gussenbauer), в механизме возникновения этого вида переломов играют роль два момента: действие травмирующей силы и активной мышечной тяги. Дислокация отломков кверху вследствие тяги ахиллова сухожилия умеряется влиянием подошвенного апоневроза и плянтарных коротких мышц. При чистых формах отрыва пяточного бугра (т. н. Rissfracturen) имеется отделение части corti-calis от его верхней поверхности.—Изолированные переломы таранной кости встречаются реже и нередко сочетаются с вывихами. Комп-ресия таранной кости происходит вследствие сдавления ее между суставным концом больше-берцовой и пяточной костей. При переломах тела б. ч. наблюдается Т-образная линия перелома, чаще имеется перелом шейки. При отсутствии дислокации перелом таранной кости может остаться недиагносцированным без рентген. данных. В пользу его говорит обычно значительное кровоизлияние и резкая болезнен- ность при дорсальной флексии. При большом смещении приходится прибегать или к кровавой репозиции, причем Бинней (Binney) рекомендует предварительно делать тепотомию ахиллова сухожилия, или производргеся частичная или полная астрагалектомия. Пат. переломы таранной и пяточной костей наблюдаются в начальных формах табеса.—Переломы мелких костей предплюсны встречаются редко и обычно смещения отломков не имеется. В нек-рых случаях наблюдается отрыв tuberculi ладьевидной кости вследствие резкого сокращения m. tibialis post. Переломы плюсневых костей возникают при непосредственном действии силы, б. ч. при падении тяжестей на С. Направление линии перелома может быть различным, большого смещения отломков не наблюдается. При сильном сокращении m. peronaei brev. может иметь место отрыв tuberositas metatarsi V, который не должен быть смешиваем с встречающимся самостоятельным ядром окостенения (ядро Wenzel-Gruber'a). К травматическим повреждениям С. относится своеобразное заболевание, т. н. опухоли стопы, описанное впервые Брейтгауптом (Breithaupt) и наблюдаемое у военнослужащих, обычно в первые годы службы, после длительных переходов и при наличии значительной нагрузки. На тыле С. образуется припухлость мягких тканей и имеется значительная болезненность при давлении и ходьбе, локализованная в области плюсневых костей. Грубой травмы в анамнезе обычно не отмечается. Согласно исследованиям Шульце, Киршнера, Матти (Schultze, Kirschner, Matti) причиной заболевания б. ч. является перелом или периостит одной из метатарсальных костей, в подавляющем большинстве случаев (90%) второй или третьей. В обследованных случаях перелом был обнаружен в 43,4%, периостит—в 13,2% и отсутствие костных изменений — в 43,4% ел. Для этих последних как на одну из возможных причин указывается на воспалительный процесс сухожильных влагалищ и межсуставных связок С. Фактором, способствующим повреждению С, по Момбургу (Momburg), является утомление мышц, благодаря чему С. становится мало приспособленной к неровностям почвы в момент отталкивания ее при ходьбе, когда главными опорными пунктами являются головки II и III плюсневых костей. По исследованиям Турнера решающая роль в развитии этого заболевания принадлежит вовлечению разветвлений малоберцового нерва в пат. процесс, являющийся результатом травмы. Частота появления этого симптомокомплекса при повреждении II и III плюсневых костей объясняется им особенным богатством конечных ветвей п. peronaei в области межкостных промежутков трех средних плюсневых костей. Лечение^консервативное—покой с поддержкой свода С Г супинатором. Очень близко к «опухоли стопы» стоит заболевание, описанное Дейчлендером (Deutsch-lander),'—утолщение плюсневой кости, приписываемое им остеопериоститу воспалительного происхождения. Миллер, Янсен (W. Miller, Janssen), ВДнее держатся механотравматиче-ского взгляда. Утолщение плюсневой кости есть результат большого запроса на функцию этой кости в силу изменения всей статики стопы. Келер относит б-нь Дейчлёндера к остеохон-дропатиям. Обычно в возрасте 25—-35 лет без видимой травмы появляется ограниченная бо- лезненность в области II, реже III плюсневой кости. Через 8—9 недель после начала заболевания на рентгенограмме обнаруживается на границе средней и дистальной части кости отложения со стороны периоста правильной веретенообразной формы. В центре имеется прозрачная зона с правильным поперечным направлением, распространяющаяся иногда и па периост (Лоозеровская зона). Через 3—4 месяца происходит перестройка костей. Лечение— только покой.—К этой же группе относится б-нь Мортона (Morton). Это заболевание описано еще в дорентгеновскую эру, а потому с современной точки зрения представляется -не вполне ясной нозологической единицей. После длительной работы, переходов, нагрузки развиваются боли у наружного края С, чаще всего в области метатарсо-фалангового сочленения IV пальца, которые толковались Мор-тоном как невральгия п. plantaris lat. (мета-тарсальгия Мортона). К таким же неопределенным заболеваниям стопы относится т. н. ta-lalgia (невральгия пятки) (Blum), названная Дюпле (Duplay) «pternalgia». Этими терминами обозначается клин, синдром, вызванный самыми разнообразными причинами, связанными или с травмой или с ревматизмом, гонореей, подагрой и т. п. Заболевание выражается в резких болях в области пятки, вызванных самыми разнообразными причинами—экзостозами, бурситами, невритами и т. п. В настоящее время с развитием рентгенодиагностики этот термин как чересчур неопределенный теряет свое значение. ' К травматическим повреждениям мягких тканей без нарушения целости кожных покровов относятся подкожные разрывы с у х о ж и -л и й, к-рые чаще всего наблюдаются у спортсменов в области ахиллова сухожилия. При полном разрыве сухожилия имеется расхождение концов, контуры его не прощупываются и отмечается больший, чем в норме, объем движений в тыл. В застарелых, нелеченных случаях развивается pes calcaneus. Как исключительная редкость описан разрыв сухожилия m. tibialis ant. Активное действие мышц с одновременным разрывом связочного аппарата может повести к т. н. вывиху сухожилий, к-рый наблюдается почти исключительно в перонс-альной группе, причем сухожилия прощупываются кпереди от наружной лодыжки. Майдль (Maydl) собрал всего 20 ел. вывихов т. рего-naei. Описаны случаи врожденных вывихов сухожилий, которые зависят повидимому от врожденного отсутствия retinaculi peronaeo-rum. Предрасполагающим моментом является анат. вариант развития лодыжки с уплощением костных выступов ее. Лечение или консервативное или оперативное, в основе к-рого лежит метод Ланнелонга (Lannelongue)—-укрепление связочного аппарата надкост ничным лоскутом.—Травматические повреждения С, осложненные повреждениями мягких тканей, с нарушением целости кожных покровов, встречаются нередко при переломах и вывихах и возникают или благодаря повреждению кожи изнутри костными отломками или вследствие непосредственного воздействия грубой травмирующей силы. Такие травматические повреждения являются наиболее опасными с точки зрения последующего развития гангрены или тяжелого нагноения, иногда молниеносной септической инфекции, чему благоприятствуют имеющиеся анатомические условия, Огнестрельные ранения С. по своей частоте занимают четвертое место и по данным войны 1914 г. в большинстве случаев, именно в 80%, являются ранениями артиллерийскими снарядами. Смертность при этом виде ранений составляет ок. 5,7%. Ландуа (Landois) все ранения С. разделяет на повреждения верхнего сустава, т. е. голеностопного и остальных отделов С. При закрытом повреждении голенно-стопного сустава основным симптомом является кровоизлияние в его полость. При ранениях, осложненных инфекцией, развивается эмпиема сустава и панартрит. Этот последний является уже серьезным осложнением ранения, ведущим к распространению инфекции по сухожильным влагалищам и к вовлечению костей С. в остео-миелитический процесс. При свежих ранениях, после правильно произведенной первичной обработки раны путем тщательного иссечения краев и дна ее, возможно наложение первичного шва, причем в нек-рых случаях рекомендуется производить зашивание только капсулы. Тап-пейнер (Tappeiner) при консервативном лечении с длительным применением застойной гиперемии по Виру имел хорошие результаты. В тяжелых случаях показана первичная резекция или ампутация. Осколки, располагающиеся по линии сустава, во избежание нарушения функции его должны быть удалены. Иммобилизация С. производится или путем наложения циркулярной гипсовой повязки с окном или применяются различные шины—Фолыс-мана, Крамера, Брунса и др. Эрлахер (Erla-cher) на 239 ранений С. имел в 60,8% образование полного анкилоза голенностопного сустава. Имея в виду частоту такого исхода, необходимо фиксировать стопу в правильном положении, т. е. устанавливать ее под прямым углом к оси голени и в среднем положении между супинацией и пронацией. Острое воспаление мягких тканей встречается на С. реже и имеет меньшее значение, чем на кисти. Нередко наблюдаются подкожные нагноения на подошве, к-рые следует как можно раньше вскрывать, т. к. толстая кожа препятствует вскрытию гнойника наружу и гной может легко распространиться под апоневроз. Глубокие флегмоны дают обычно резкие боли, особенно на подошвенной стороне С. Наличие крепкого плянтарного апоневроза затушевывает типичные симптомы образовавшегося гнойника, отечность и краснота распространяются гл. обр. на тыл С, и для определения локализации абсцеса иногда требуется тщательное исследование С. При вскрытии абсцеса следует точно учитывать место разреза, чтобы избежать в дальнейшем образования рубцов на подошве, нарушающих опорную функцию С. Хрон. воспаления мягких тканей С. относятся гл. обр. к группе кератозов.— Среди заболеваний ногтей наибольшее практическое значение имеет часто встречающееся страдание unguis incarnatus (вросший ноготь), причины возникновения к-рого .лежат в варианте формы ногтя, величине пальца и ношении нерациональной обуви. Образование язвы вследствие давления измененного края ногтя наблюдается чаще на наружной стороне пальца. Наиболее радикальным оперативным методом является удаление ногтя с частью ногтевого ложа.—Острогнойные процессы на С. нередко осложняются гнойными тендоваги-нитами. Хрон. тендовагиниты наблюдаются в большинстве случаев в области сухожилий пег ронеальных мышц и экстенсоров и бывают преимущественно туб. происхождения. —■ Из слизистых сумок наиболее часто поражается передняя сумка ахиллова сухожилия (bursa retrocalcanea), к-рая благодаря своему положению легко подвергается травмам как более значительным одномоментным, так и мало заметным множественным. Многие случаи ахил-лодинии имеют своей причиной воспаление слизистой сумки. Острые бурситы с симметричным поражением наблюдаются, по Ноблю (Nobl), при гонорее. При острых инфекционных заболеваниях воспалительный процесс локализуется преимущественно в голенностопном суставе (см. Голенностопный сустав). При гнойной инфекции, распространяющейся с окружающих мягких тканей (вследствие травмы, ранения и пр.), в процесс вовлекается кроме суставов и сухожильных влагалищ и губчатая ткань мелких костей стопы. В виду неблагоприятных условий для оттока гноя и быстрой секвестрации костей нередко приходится на С. прибегать к частичным резекциям. При тяжелых нагноениях не следует бояться и поперечных разрезов, т. к. в большинстве таких случаев активная функция С. погибает. Первичный гематогенный остеомиелитический процесс поражает среди костей стопы чаще всего пяточную кость, причем наблюдается быстрое образование свищей с локализацией их под лодыжками. Остеомиелит плюсневых костей и фаланг с их секвестрацией, частичной или полной, ведет в дальнейшем к развитию стойких контрактур и деформаций пальцев, создающих порочные условия для статики стопы. В таких случаях более рационально ампутировать или экзартикулировать деформированный палец, делая исключение для большого пальца, как играющего особую роль в опорной функции С. Из хронических инфекций часто встречается туберкулезное поражение костей С, занимающее, по Биль-роту, шестое место, а по материалу геттинген-екой клиники составляющее 14% всех костно-суставных туб. заболеваний. Первично-костные поражения значительно преобладают над синовиальными, процесс протекает как фунгоз-ная и фунгозно-деструктивная форма. Первичный очаг чаще всего локализуется в теле таранной кости, реже—в пяточной, немного кзади от sinus tarsi. В пяточной кости встречаются также отграниченные туб. очаги (по данным Garre в 0,8%), при которых процесс является строго локализованным и голенностопный сустав остается свободным. Туб. заболевание плюсневых костей и фаланг протекает у детей в форме spina ventosa, у взрослых чаще имеется поражение суставных концов костей. Консервативное лечение туб. костей С. по материалу Ролье и Киша (Rollier, Kisch) дает хороший результат. Кроме терап. мероприятий, лежащих в основе принципов консервативного лечения tbc вообще, при туб. поражении С. с эффектом применяется освещение ртутно-кварце-вой лампой и рентгенотерапия. Эта последняя по наблюдениям Изелина и Вильмса (Iselin, Wilms) не действует бактерицидно, а способствует замещению туб. грануляций соединительной тканью. Оперативное лечение по материалу Кенига, обнимающему 274 ел., дает в 66,4% излечение процесса. При отграниченных очагах несомненно показанным является пол-вое удаление всей пораженной костной ткани. Люетические поражения С. встречаются реже, чем в коленном и локтевом суставе. При локализации специфического процесса в пальцах имеется форма заболевания dactylitis syphilitica, чрезвычайно напоминающая spina ventosa.—-Весьма типичным для arthritis urica является поражение плюсне-фа-лангового и межфалангового сочленения большого пальца. Подагрические поражения—см. Подагра.—К хрон. заболеваниям с определенной локализацией следует отнести так наз. пяточные шпоры, патогенез к-рых еще не вполне выяснен; большинство авторов причину заболевания видит в чрезмерной проли-феративной реакции периоста на различные раздражители. Возникновение болевого синдрома зависит повидимому не от наличия остеофитов, а от воспалительных изменений окружающих тканей. Нередко в отдельных костях С. наблюдаются изменения, объединенные в группу остеохондропатий, в основе которых лежат явления асептического некроза с последующими сложными репаративными процессами (см. Остеохондрит). Из этой группы наиболее распространенной является болезнь Келера II, при которой поражается головка II плюсневой кости, реже III (около 10%) (см. Келера болезнь). При болезни Келера I процесс локализуется в ладьевидной кости, к-рая значительно уменьшается в размере и принимает форму чечевицы или серпа.—Остеохондропатия пяточного бугра, изученная Шинцем (Schinz), наблюдается редко, б. ч. в возрасте от 7 до 14 лет. Клин, симптомами являются: обычно внезапное начало б-ни, боли при ходьбе и особенно при давлении на пяточный бугор сзади и припухлость в этой области. Характерным рентген, признаком является секвестроподобная картина. апофизарной тени, иногда со смещением отдельных фрагментов в сторону. К редким остеохон-дропатиям на С. относится также и б-нь Ренан-дер-Мюллера(11епапс1ег, Muller), при к-рой костный некроз локализуется в сесамовидной кости I плюсне-фалангового сочленения, чаще медиальной. Боли появляются при стоянии и ходьбе и особенно при гиперекстенсии большого пальца. Так как регенеративные явления при этом заболевании выражены незначительно, то рекомендуется оперативное лечение—удаление пораженной кости.—Из заболеваний сосудов аневризмы на С. наблюдаются» редко, б. ч. они относятся к a. dorsalis pedis и зависят от травматического повреждения сосудистой стенки. Наиболее распространенным заболеванием, связанным с поражением сосудистой системы, являются спонтанные га вгре-н ы, к-рые разделяются на ряд отдельных форм (gangraena senilis, praesenilis et juvenilis), диабетическая, токсическая, симметричная гангрена Raynaud и пр. (Клин, симптомы и лечение—см. Гангрена.) Среди невропатических по раже-н и й С. видное место занимает трофическая язва—mal perforant du pied Nelaton'a, образующаяся на местах главных опорных точек С. Причина заболевания лежит в изменениях центральной или периферической нервной системы. Большое диагностическое значение имеют табетические поражения костей С, т. к. они нередко наблюдаются в начальных формах заболевания и предшествуют стадии атаксин и выраженных симптомов со стороны нервной системы (Ludloff, Levy)., Развивается картина тяжелого деформирующего артрита, причем поражается как годеннестопный сустав, так и мелкие кости С; иногда наблюдается полное исчезновение целых фаланг без нагноения и секвестрации их; самая ничтожная травма ведет к пат. переломам с отделением костных отломков, образованием в дальнейшем псевдар-трозов, несмотря на значительные периосталь-ные разрастания. Нередко имеются костные разрастания и в области ахиллова сухожилия (Wilms). Табетические поражения ведут к тяжелым деформациям С, чаще всего к образованию pes valgus.—№ доброкачественных новообразований С. встречаются фибромы, невромы, ангиомы и чаще других хондромы с локализацией в области фаланг и плюсневых костей и нередко с одновременным поражением дистальных отделов верхних конечностей. Из злокачественных опухолей не часто наблюдаются саркомы и плоскоклеточные карциномы. С. играет выдающуюся роль в условиях статики и динамики нашего тела, почему учение одеформациях составляет одну из самых важных глав в патологии С. Все деформации разделяются на две группы—врожденные и приобретенные. Эти последние, в зависимости от причины их возникновения, распадаются на травматические, воспалительные, статические и паралитические деформации. По характеру деформации различается пять основных типов: pes varus, valgus, equimis, calca-neus и excavatus, к-рые могут встречаться как в чистой форме, так чаще в комбинации между собой, причем каждая из форм является одним из компонентов в общей картине порочного положения С. (например pes equino-varo-exca-vatus, pes valgo-calcaneus и т. д.). Наиболее распространенной деформацией является косолапость, pes varus, pes equino-varus (патогенез, клиника и лечение—см. Косолапость). Не меньшее распространение имеет и деформация, обратная косолапости,—pes planus, pes piano-valgus, pes valgus, особенно статические формы ее, объединенные в группу плоскостопия (см. Плоскостопие). Конская С. (pes equimis) характеризуется положением фиксированной плянтарной флексии без бокового отклонения С; таким образом контрактура развивается строго в голенностопном суставе. При тяжелых формах pes equimis наблюдается подвывих таранной кости и вторичные изменения в положении других костей предплюсны; часто имеет место образование контрактуры пальцев, дорсальной или плянтарной, в зависимости от установки С. во время хождения (опора на подошвенную или тыльную сторону пальцев). Резко укорачивается икроножная мышца, причем ясно выступает натянутое, как струна, ахиллово сухожилие, плянтарные мышцы напряжены, что вместе со вторичными изменениями костей скелета способствует увеличению свода С, и к эквинальной деформации добавляется компонент экскавации. Чистые формы pes equimis редко бывают врожденными, т. к. флексированная С. плода легко подвергается механическим влияниям, ведущим к отклонению ее в сторону, чаще кнутри, т. е. к образованию pes equino-varus. Конская С. травматического и воспалительного происхождения встречается гораздо чаще вследствие повреждения периферического нерва, образования рубцовой контрактуры или на почве воспалительного процесса, когда при недостаточно тщательной фиксации С. в правильном средин- ном положении развивается тугоподвижность или анкилоз голенностопного сустава в порочном эквинальном положении. Самым частым этиологическим моментом является заболевание нервной системы и в частности детский паралич (см. Гейне-Медина болезнь). Pes equi-nus при этом заболевании наблюдается как при частичном поражении мышц—группы экстен-соров, так и при полном параличе конечности, когда среди механическо-антагонистических причин развития паралитической деформации исключительная роль принадлежит механическим влияниям, именно силе тяжести С-—При решении вопроса об оперативном лечении pes equimis следует учитывать имеющееся укорочение конечности, т. к. в нек-рых случаях деформация не должна быть вовсе устранена, и б-ной только снабжается ортопедической обувью с соответствующей компенсирующей пробкой. В легких случаях деформации можно ограничиться этапной редрессацией С. Если препятствием к устранению порочного положения С. является ахиллово сухожилие, то оно должно быть Z-образно удлинено открытым путем, что дает возможность точно учесть, на какой участок следует удлинить сухожилие, причем непрерывность его не нарушается. Во многих случаях паралитической pes equinus с неполным параличом экстенсоров такое простое оперативное вмешательство дает прекрасный фнкц. результат, т. к. устранение элемента перерастяжения мышц ставит эти последние в нормальные физиологические условия (Stof-fel). При выраженных изменениях костного скелета, где устранению плянтарной флексии мешает люксированная и деформированная таранная кость, из нее или иссекается клин с дорсальным основанием или производится астрагал ектомия. Пяточная С. (pes calcaneus) образуется вследствие или увеличения объема тыльного сгибания С. или изменения формы пяточной кости в зависимости от порочного распределения мышечной тяги. Соответственно этому Ни-коладони (Nicoladoni) различает две формы пяточной С.: pes calcaneus sursum flexus и pes calcaneus sensu strictiori. Первая форма может быть как врожденной, так и приобретенной, вторая является только паралитической деформацией. Патогенез врожденной pes calcaneus заключается повидимому в укорочении тыльной группы мышц, напряжение к-рых служит препятствием к подошвенному сгибанию в нормальном объеме. Эта деформация развивается вследствие порочного внутриутробного давления и часто сочетается с абдукцией и пронацией С. (pes valgo-calcaneus). Приобретенная pes calcaneus может быть рубцового, чаще же всего паралитического происхождения, причем парализованной является задняя группа мышц. С. находится в положении дорсальной флексии, но вследствие силы тяжести нередко происходит отвисание переднего отдела С, что способствует увеличению свода ее. При параличе мышц из группы флексоров, прикрепляющихся к пяточному бугру, и одновременном сохранении функции перонеальной группы и плянтарной мускулатуры происходит вследствие дискоординации мышечной тяги изменение в направлении оси пяточного бугра, к-рый занимает вместо заднего подошвенное положение (pes calcaneus sensu strictiori). Во многих таких случаях С. имеет уродливую форму, и походка б-ного значительно страдает. Наибо- лее распространенным оперативным вмешательством является укорочение ахиллова сухожилия с присоединением мышечной пластики—• 'трансплянтации, б. ч. сухожилия m. peronaei longi. Укорочение может производиться или путем простого ушивания сухожилия или иссечением части его по Вилле. Крепкий рубец получается при продольном расщеплении и поперечном пересечении сухожилия с последующим сшиванием четырех его концов крест на крест. При pes calcaneus sensu strictiori операция на сухожилии бывает недостаточной и к ней следует добавлять или косую остеотомию пяточного бугра по Гоффа или клиновидную резекцию по Гохту, причем основание клина должно быть обращено кзади и кверху. Во многих случаях резко выраженной деформации надо отдать предпочтение артродезу го-ленностопного сустава с обязательной коррекцией порочного положения С. Для полой С. (pes excavatus, pes cavus, pes arcuatus) характерным признаком является пат. увеличение свода С. В чистой форме pes excavatus встречается не часто, компонент же экскавации входит как вторичная деформация в ряд других типов искривления С, как pes varus, equinus, calcaneus. Этиология и патология чистых форм pes excavatus еще не вполне ясны. Ридель, Лакнер (Riedel, Lack-ner) и Куслик наиболее частой причиной считают полиомиелит. По данным нек-рых авторов (Henneberg, Leriche) большая роль в образовании pes excavatus принадлежит миелодис-плазии. Шультес (Schulthess) причиной образования полой С. считает дискоординацию мышечной тяги, причем особое значение придает функции следующих мышц: triceps surae, коротких мышц подошвы, m. peronaeus longus, возможно разгибателей С, tibialis post, и fl. hallucis longus. Очень часто pes excavatus сопровождается контрактурой пальцев, которые принимают когтеобразную форму. При бескровном лечении pes excavatus ручная редрессация обычно дает малый эффект; при применении редрессатора Шульце (по данным клиники Пайра и Бесальского) возможно устранение самых тяжелых форм деформации. Оперативное вмешательство при pes excavatus имеет цель операциями на костном скелете С. (иссечение клина, серповидная остеотомия по Кус-лику и др.) коррегировать имеющуюся деформацию, а путем пересадки сухожилий устранить дискоординацию мышечной тяги. Среди искривлений пальцев самой частой и имеющей наибольшее практическое значение является деформация большого пальца с абдукцией его в плюсне-фаланговом сочленении—hallux valgus (см.). Обратная деформация—hallux varus, т. е. положение приведения большого пальца к средней линии тела, встречается редко и является б. ч. врожденным страданием. Из боковых искривлений других пальцев чаще всего наблюдается деформация мизинца, к-рый находится в положении приведения и ложится на IV палец. Эта деформация обычно развивается благодаря ношению узкой, нерациональной обуви. Из редко встречающихся боковых искривлений концевых фаланг следует упомянуть об отклонении ногтевой фаланги большого пальца кнаружи, т.н. phalanx valga. Искривления пальцев относительно фронтальной оси сводятся к экстенсион-ным и флексионным контрактурам их как в плюсне-фаланговых, так и в межфаланговых сочленениях и очень часто являются сопутствующими изменениями при паралитических деформациях С. Из этого вида деформаций самыми типичными являются т. н. молоткообраз-ные и когтеобразные пальцы. Первые характеризуются флексионной контрактурой в плюсне-фаланговых и экстенсиопной в межфаланговых сочленениях. В патогенезе развития кроме паралича п. tibialis и миелодисплавии играют роль и статические изменения, в частности наличие плоскостопия (Никодадони). По Гофману, такое положение пальцев вызывается компенсаторной приспособляемостью б-пого, стремящегося разгрузить область плюсне-фаланговых сочленений. При наличии hallux valgus молоткообразное искривление резче всего выражено на II пальце. При когтеобразной деформации пальцев наблюдаются обратные отношения: основные фаланги находятся в положении экстенсии, средняя и ногтевая—в плянтар-ной флексии. Эта деформация нередко встречается при pes excavatus. Дункер (Duncker) указывает на связь образования ее со spina bifida occulta. Лечение искривлений пальцев, когда они сопутствуют другим деформациям С, имеет второстепенное значение и может ограничиваться консервативными методами: ношением специальных шин, применением пассивной гимнастики с редрессационными приемами и т. д. В тяжелых случаях показана тенотомия или удлинение сухожилий; при подвывихах и наличии значительных костных изменений возможна резекция сустава. Во многих случаях искривлений отдельных пальцев самым рациональным оперативным вмешательством является ампутация или экзартикуляция пальца. В учении об операциях на С. наибольшее значение имеет вопрос об оперативных доступах и методах оперативного вмешательства. на голенностопном суставе (см. Г олеиностоутый сустав, Артродез, Артропластика, Ампутация). Значительно более ограниченное применение имеют операции на протяжении стопы. Следует принимать во внимание, что при ампутациях дистальнее лисфранковского сочленения, нужно стремиться к возможному консерватизму в смысле сохранения наибольшей длины С. При ампутациях кзади от линии сочленения ладьевидной кости с клиновидной должна быть учтена не длина культи, а наиболее целесообразные анат.-механические соотношения, создающие лучшие статические условия. Большинство предложенных костно-пластиче-ских ампутации являются вариантами идеи Пирогова (см. Пирогоеа ампутация) и применяются по специальным показаниям. При поражении покровов пятки и подошвы, а также-при полном разрушении пяточной кости Лев-шиным и Спасокукоцким предложена ампутация с образованием тыльного лоскута, заключающего в себе клиновидные, часть ладьевидной и основание IV плюсневой костей. Лоскут-помещается поверхностью распила костей предплюсны к распилу голени и фиксируется швами. Локализация поражения в области таранной и пяточной костей служит показанием для применения операции Владимирова-Микулича, к-рая состоит в удалении таранной и пяточной костей; передний отдел С. соединяется с костями голени, причем С. придается резко экви-нальное полозкение, так что опорой при ходьбе-служат головки плюсневых костей, а пальць* устанавливаются иод прямым углом к подошве. Sol При заболеваниях или повреждениях С, при и-рых сохраняется talus, возможно производить экзартикуляцию С. под надпяточной ко-•стью—■ exarticulatio sub talo. Культя в большинстве случаев оказывается достаточно выносливой, и в голенностопном суставе сохраняется подвижность. В зависимости от степени и распространенности поражения кожи применяются различные способы выкраивания лоскута (Мальгень, Кохер, Кеииг). Вычленение С. вШопаровском сочленении производится с образованием лоскута, выкраиваемого из подошвы так, чтобы край его не доходил на 4 ем до подошвенно-пальцевой складки. Опознавательными точками, от которых начинается разрез, являются tuberculum naviculare на медиальном крае стопы и точка, находящаяся на Р/а см кзади от tuber, metatarsi V на лятерадьной стороне. После операции Шопара статика С. значительно страдает, т. к. точка опоры переносится на вершину свода С. и часто в дальнейшем вследствие перевеса флексоров развивается экви-нальная деформация культи. Ряд авторов предлагает производить вылущение таранной кости и производить вклинение пяточной кости в вилку голенностопного сустава—exarticulatio intercruro-calcanea (операция Ricard-Samfi-resky).—Показанием для вычленения по Лисфранку являются гл. обр. повреждения и отморожения переднего отдела стопы. Лис-■франковское сочленение, состоящее из соединения пяти плюсневых и четырех костей предплюсны, имеет сложную изломанную линию и •крепкий связочный аппарат; особенно прочной представляется одна из связок, а именно между I клиновидной костью и II плюсневой, называемая ключом Лисфранка; только при пересечении ее достигается при экзартикуля-ции полное раскрытие сустава. Опознавательными пунктами являются tuber, metat. V и не--болыпой бугорок, лежащий у основания I плюсневой кости, к-рый соответствует средине медиального края С. Вычленение производится с образованием подошвенного лоскута, как и при операции Шопара. Во избежание образования в последующем периоде pes equino-valgus рекомендуется сшивание сухожилий экстенсоров и флексоров. Ампутация С. на протяжении плюсневых костей—amputatio metatarsea по Шарпу—• является наиболее старой и обычно дает хорошие фнкц. результаты, т. к. часть мышц сохраняет свою нормальную функцию. Одним из условий для применения ее является вполне здоровая кожа на подошве, т. к. для закрытия длинной культи необходимо иметь достаточно мощный подошвенный лоскут.—В ы ч л е н е-н и е всех пальцев производится обычно двухлоскутным способом: разрез на подошве ведется по подошвенно-пальцевой складке, но в области большого пальца должен переходить на подошвенную поверхность пальца, чтобы иметь достаточно ткани для покрытия объемистой головки I плюсневой кости. Экзартику-Ляция отдельных пальцев с плюсневой костью производится лучше всего из разреза en га-quette. Удаление I плюсневой кости вызывает значительные нарушения статики, особенно если имеется вальгусная установка С. Методика экзартикуляции отдельных пальцев такая лее, как и на верхних конечностях (см. Кисть). При вычленении отдельных фаланг часто развивается тыльная контрактура пальцев. Из операций удаления отдельных костей С. наибольшее значение имеет астрагалектомия, которая в видоизменении по Уитмену (Whitman) в наст, время имеет широкое применение при лечении деформаций С. (см. Косолапость). Операции на мягких тканях и в частности на сухожилиях—транепдянтация их—благодаря работам ряда авторов составляют обширную главу в учении об. оперативном лечении паралитических деформаций стопы и описаны в соответствующих статьях (см. Гейне-Медина болезнь, Косолапость, Плоскостопие, Трансплантация). Е. Левашова. Лит.: Б р а н д и с С, Некоторые данные к характеристике стопы, Ортоп. и травм., 1930, № 3—4; Г о р и-невскаяВ. и ГориневскапВ., К методике изучения стоп при массовых обследованиях, Нов. хир., т. VІII, № 3, 1929; Каллистов И., Стопы подростков города Москвы (опыт стандартной классификации отпечатков), ibid., 1928, № 6; Куслик М., Патогенез и лечение pes excavatus, Журн. совр. хир., вып. 24, 1929; Писарницкий Я., Luxatio pedis sub talo, ibid.; Рабинович И., Костно-пластическая ампутация стопы с тыльным лоскутом, Вестн. хир., кн. 52, 1929; Рыв лин Я., Строение скелета стопы в связи с переломами, Ортоп. и травм., 1930, № 2; Турнер Г., О добавочных костях стопы, Журн. совр. хир., т. IV, вып. 20, 1929; Чишин И., Плоская стопа, как профессиональное заболевание и меры борьбы с ней, Нов. хир., 1927, № 4; Hosselwander A., Bewegungs-system (Hndb. der Anatomie des Kindes, hrsg. v. K. Peter, I. Wetzelu. F. Heidericn, B. II, Lief. 3, В., 1921); Scbe-de F., Hygiene des Fusses, Lpz., 1933; Scholl W., The human foot, anatomy, deformities and treatment, Chicago, 1920. См. также пит. к ст. Нога и Плоскостопие.
Большая медицинская энциклопедия. 1970.
СТОПА — стопы, вин. стопу, мн. стопы, стопам, жен. 1. (мн. стопы). Нижняя часть ноги, имеющая форму плоского свода, опирающегося на землю ступней (анат.). Плоская стопа. 2. (мн. стопы) перен. Нога, шаг (устар., поэт.). Направил свои стопы в город. «Не ты … Толковый словарь Ушакова
СТОПА — жен. (стоять) нижняя часть ноги, от мыщелок, берца, до подошвы; ступня, лапа, плюсна, ножная кисть. Нога состоит из бедра (лядвея, стегна), берца (голени, будыля) и стопы (ступни, лапы). | Задняя, пяточная часть всей лапы или ступни, что запястье … Толковый словарь Даля
Стопа — (др. греч. πους лат. pes) термин античной метрики, к рый означает сочетание долгих и кратких слогов, закономерно повторяющееся в стихе. С. является ритмической единицей античного стиха, т. е. наименьшей ритмической группой, подчиненной одному… … Литературная энциклопедия
стопа — 1. СТОПА, ы; мн. стопы; ж. 1. Нижняя часть ноги, от щиколотки вниз, служащая опорным и пружинящим органом при стоянии, ходьбе, беге и прыжках. Плоская с. Боли в стопе. Кости стопы. // Трад. поэт. и книжн. Вообще нога. 2. обычно мн.: стопы, стоп.… … Энциклопедический словарь
Стопа — СТОПА является первичной ритмической единицей в стихе и представляет собою объединение ударного слога с одним или двумя неударными. Поскольку ритм осуществляется делением речи на равновеликие интервалы, стопа и является тем, на чем… … Словарь литературных терминов
стопа — СТОПА, ы, мн. стопы, стоп, стопам, жен. 1. Часть ноги, состоящая из предплюсны, плюсны и пальцев. Плоская с. (плоскостопие). 2. перен. Нога, шаг (устар. и ирон.). Направить куда н. свои стопы. Смелыми стопами отправиться куда н. • По стопам кого… … Толковый словарь Ожегова
СТОПА — ступня (pes), дистальный отдел задней конечности наземных позвоночных, сочленённый вверху с голенью и выполняющий роль опорного элемента. С. состоит из 3 отделов: предплюсны, плюсны и фаланг жальцев. У большинства животных опора производится на… … Биологический энциклопедический словарь
стопа — идти по стопам, припадать к стопам.. Словарь русских синонимов и сходных по смыслу выражений. под. ред. Н. Абрамова, М.: Русские словари, 1999. стопа шаг, стаканчик, ступня, стопка, сосуд, нога, бокал, фужер, мера, походка, кубок Словарь русских… … Словарь синонимов
стопа — 1 іменник жіночого роду частина ноги * Але: дві, три, чотири стопи стопа 2 іменник жіночого роду купа; частина віршованого рядка * Але: дві, три, чотири стопи стопа 3 іменник жіночого роду стіс * Але: дві, три, чотири стопи рідко … Орфографічний словник української мови
СТОПА 1 — СТОПА 1, Шы, мн. стопШы, стоп, стопам, ж. Толковый словарь Ожегова. С.И. Ожегов, Н.Ю. Шведова. 1949 1992 … Толковый словарь Ожегова
